2.2.4. Лекарственная терапия
2.2.4. Лекарственная терапия
Чужеродные синтетические или природные соединения, способные при введении их в малых дозах вызывать положительные для здоровья животного изменения в организме, являются лекарствами. Между синтетическими или природными соединениями в плане их фармакологических эффектов нет четкой границы. Часто по мере познавания механизма действия лекарственного препарата выясняется, что, казалось бы, совершенно необычное вещество имеет прообраз (различной степени схожести) среди естественных регуляторов биохимических процессов. Так, бенздиазепины — базовые структуры многих транквилизаторов, представлявшиеся первоначально сугубо искусственным произведением, оказалось, имеют в природе и в организме достаточно близкие прототипы среди гуаниновых и ксантиновых нуклеиновых кислот, для которых, собственно, и существуют соответствующие рецепторы. Понятно, что не имеет значения судьба химического соединения, ставшего фармагентом: то ли по мере совершенствования придуманное химическое соединение приобретает свойства натурального, то ли, модифицируя натуральное биохимическое соединение, фармакологи создают лекарство.
С «помощью лекарств врач вмешивается в течение биохимических процессов (в макроорганизме или в поселившихся в нем микроорганизмах), фактически используя их как молекулярные «инструменты» для ремонта и реконструкции натуральных биотехнологических механизмов. Наука о лекарствах чрезвычайно обширна и далека от завершения. Остановимся лишь на некоторых моментах: специфичности, дозе, способе введения и временной зависимости эффекта от режима введения препарата.
Специфичность действия любого лекарства относительна, меняются лишь степень этой специфичности и значение побочных эффектов. Иллюзии по поводу того, что совершенствование молекулярного конструирования фармакологических препаратов и улучшение технологии их производства рано или поздно создадут лекарства, абсолютно свободные от побочных эффектов, развеяны не только практическими неудачами, но, что особенно важно, теоретическими доказательствами. Первым, кто это понял, был академик A.M. Уголев. Печально, что идеальное лекарство никогда не будет создано, так как это принципиально невозможно. Но осознание реальности ставит фармакофизиологов в положение, в котором необходимо отказаться от красивых сказок и заняться достижением осуществимого — комплексной лекарственной терапией (при которой эффекты одного лекарства подстраховываются другими), совершенствованием контроля и предупреждения побочных эффектов, уточнением дозировки и способа введения лекарства, обоснованием степени риска и цены лечения и т.д.
Абстрактно фармакологи понимают, что для каждого препарата и для каждой лечебно-корректировочной задачи существует некая критическая масса лекарственного препарата, достаточная для достижения эффекта и одновременно надежно удаленная от того порога, за которым количество препарата станет не только избыточным, но и вредным для организма. Практическая же фармакология весьма далека от того, чтобы применять это понимание критической массы действующего начала. Так, в ветеринарии сплошь и рядом используется дозировка в виде количества препарата на единицу массы тела или на особь (в лучшем случае при этом указывается «на мелкую», «на среднюю» или «на крупную» собаку). Конечно, для добротных, проверенных лекарств с широким диапазоном терапевтических доз такое дозирование может быть приемлемо. Но если задуматься о сути выбора дозировки, то представляется вполне вероятным то, что у современных фармакологов просто нет другого выхода, им просто неизвестно, как абсолютно точно подобрать дозу, и они полагаются на вероятность того, что избыточные молекулы лекарственного вещества «молча» сойдут со сцены. Осознав же этот факт, врачи по крайней мере станут более тщательно, с большей осторожностью назначать медикаментозное лечение.
Существенное значение при лекарственной терапии имеет способ введения препарата. Если вещество к месту своего действия доставляется с кровью, то наиболее прямой и быстрый способ доставки — внутривенное введение. После введения вещества в кровь может иметь значение его попадание в «живые» фильтры организма (печень и др.). Может иметь также значение скорость введения вещества в вену — при быстром введении препарат может не успевать растворяться в крови и разбавляться до безопасной концентрации. Иногда более целенаправленным путем поступления лекарства к месту его действия является местное применение, при котором вещество попадает в нужную точку, всасываясь через кожу. При внутри- и подкожном введении обычно преследуется цель создать запас лекарственного вещества в определенном месте организма, из которого оно будет медленно проникать в кровь и ткани. Естественным путем поступления в организм твердых и жидких препаратов является пищеварительная система, а летучих и газообразных — органы дыхания. При введении лекарств через желудочно-кишечный тракт их создатели учитывают агрессивность желудочного и кишечного содержимого, а пользователи должны следить за соблюдением естественных условий поступления препарата в организм. Например, если создатели лекарства поместили препарат в оболочку, которая по их расчетам должна растворяться в кислом желудочном соке (или же сам препарат должен подвергаться допереработке в кислой среде желудка), то при пониженной кислотности или нарушениях перистальтики такой препарат может не достигнуть цели или действовать неожиданным образом. Поэтому понимание того, почему выбран тот или иной способ введения препарата и каково возможное влияние индивидуальной специфики организма, может иметь существенное значение для результатов медикаментозного лечения.
На рис. 2.1. представлены условные графики содержания препарата в корректируемом органе в зависимости от режима введения лекарства. Из их сравнения ясно, что режим введения препарата, как правило, не может быть случайным. Для достижения желаемого эффекта необходимо четко распределенное во времени введение порций препарата, действующих по единой намеченной программе. Выбор режима введения лекарства, кроме желаемого уровня его в крови, может быть обусловлен спецификой чувствительности мишени, темпами поступления, разрушения и выведения препарата, динамикой его внутриорганизменных перемещений и превращений.
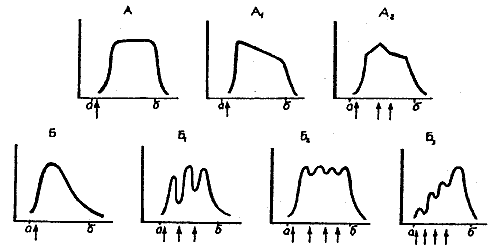
Рис. 2.1. Уровни лекарственного вещества в организме при различных режимах введения.
По горизонтали — время, по вертикали концентрация лекарства в организме. Стрелками показаны моменты введения лекарства, а — начало болезни, б — конец болезни, в — кризис при неравномерном течении болезни.
На А — теоретически желаемые (А — с позиций классической фармакологии, А1 и А2 с позиций фармакофизиологии в соответствии с ходом болезни); на Б — реально достижимые (Б — при однократном введении лекарства, Б1 — при неоднократном редком введении, Б2 — при регулярном введении доз, компенсирующих разрушение и выведение лекарства, Б3 — при введении равных доз через интервалы, в течение которых лекарство не успевает полностью разрушиться).
Более 800 000 книг и аудиокниг! 📚
Получи 2 месяца Литрес Подписки в подарок и наслаждайся неограниченным чтением
ПОЛУЧИТЬ ПОДАРОКЧитайте также
Генная терапия
Генная терапия В эпоху Второй Биотической Революции они проявили максимализм и оптимизм, типичный в истории науки. Подобные надежды возлагали на каждую эпохальную технологию… Идеалы здоровья, гармонии, духовно-телесной красоты широко воплощались в жизнь; конституции
РЕМОНТ ГЕНОВ (генная терапия)
РЕМОНТ ГЕНОВ (генная терапия) Человеческая природа составлена таким образом и допускает такие бесконечно многочисленные модификации, что ее формирование от дьявола до ангела позволяет ожидать появления всех ступеней совершенства. К. Фрелих Итак, генная диагностика
РЕМОНТ ГЕНОВ (генная терапия)
РЕМОНТ ГЕНОВ (генная терапия) Человеческая природа составлена таким образом и допускает такие бесконечно многочисленные модификации, что ее формирование от дьявола до ангела позволяет ожидать появления всех ступеней совершенства. К. Фрелих Итак, генная диагностика
Разговорная терапия
Разговорная терапия «Обычай может смыть чекан природы»[71], — писал Шекспир в «Гамлете». Мудрый подход. Обсуждение ваших проблем с психотерапевтом и последующая трансформация образа мыслей и действий способно изменить функционирование вашего мозга. Исследования
Функциональная терапия
Функциональная терапия Применение активных движений животного или пассивных движений отдельных частей для лечебных целей называется функциональной терапией.Движения животных являются физиологической необходимостью. При отсутствии или недостаточности движения
Экономическая шоковая терапия в американском стиле
Экономическая шоковая терапия в американском стиле Когда Джордж Буш–младший говорил про «семена демократии», лишь некоторые понимали, что он подразумевал генетически модифицированные семена компании «Монсанто». После оккупации США Ирака в марте 2003 года экономические
Разгрузочно-диетическая терапия больных с ипохондрическим синдромом В. Б. ГУРВИЧ ( Москва)
Разгрузочно-диетическая терапия больных с ипохондрическим синдромом В. Б. ГУРВИЧ ( Москва) Применение известных методов лечения больным с ипохондрическим синдромом, по млению многих авторов (2, 5, 6, 8, 9, 11, 12), в значительной части случаев является малоэффективным.В 1958 году Ю.
Разгрузочно-диетическая терапия затяжных ипохондрических реакций В. М. КОВАЛЕНКО (Ростов-на-Дону)
Разгрузочно-диетическая терапия затяжных ипохондрических реакций В. М. КОВАЛЕНКО (Ростов-на-Дону) В литературе имеются разноречивые указания относительно динамики симптомов ипохондрических состояний различного генеза в связи с медикаментозным их лечением. Р. Ф.
Разгрузочно-диетическая терапия ипохондрического развития личности В. М. КОВАЛЕНКО (Ростов-на-Дону)
Разгрузочно-диетическая терапия ипохондрического развития личности В. М. КОВАЛЕНКО (Ростов-на-Дону) Огромные трудности которые испытывают клиницисты при лечении больных с ипохондрическим развитием личности, побуждают к поискам новых терапевтических методов лечения.Ю.
Разгрузочно-диетическая терапия маниакально-депрессивного психоза и циклотимии Д. Л. ЦАЦАК (Ростов-на-Дону)
Разгрузочно-диетическая терапия маниакально-депрессивного психоза и циклотимии Д. Л. ЦАЦАК (Ростов-на-Дону) По распространенности маникально-дeпрессивный психоз занимает третье-четвертое место среди других психозов. Лечение больных, поступающих в стационары, является
Разгрузочно-диетическая терапия вторичных энцефалитов Ю. А. КУТЯВИН (Ростов-на-Дону)
Разгрузочно-диетическая терапия вторичных энцефалитов Ю. А. КУТЯВИН (Ростов-на-Дону) Проблема инфекционного поражения различных уровней центральной нервной системы привлекает большое внимание исследователей. Авторы, изучавшие психические нарушения при энцефалитах
Разгрузочно-диетическая терапия больных гипертонией Я. Я. РУДАКОВ, М. И. МИНЯЙЛЕНКО, Г. И. БАБЕНКОВ, В. Б. ГУРВИЧ (Москва)
Разгрузочно-диетическая терапия больных гипертонией Я. Я. РУДАКОВ, М. И. МИНЯЙЛЕНКО, Г. И. БАБЕНКОВ, В. Б. ГУРВИЧ (Москва) При проведении разгрузочно-диетической терапии больным с психическими расстройствами сосудистого генеза нами наблюдалось достаточное количество