Краткая история прививок и вакцинаций
Краткая история прививок и вакцинаций
Научные основы вакцинации были заложены в XVIII—XIX столетиях. В Европе прививка в качестве защитной меры от оспы была впервые предложена леди Мэри Уортли Монтагью (Montagu). Эта женщина в 22-летнем возрасте перенесла жестокую оспу, оставившую следы на ее лице. В 1717 г. леди Монтагью вместе со своим мужем, британским послом в Константинополе, путешествовала по Турции. Ее внимание привлек местный обычай, называемый «прививкой». В письме на родину, датированном 1 апреля 1717 г., она писала: «Оспа, такая страшная и беспощадная у нас, здесь довольно безвредна. Местные старухи каждую осень ходят из дома в дом с ореховой скорлупой, полной оспенных корочек, и предлагают сделать «прививки». Через восемь дней решившиеся на эту процедуру как прежде здоровы» (и иммунизированы против оспы).
Леди Монтагью сразу поняла смысл этого обычая и рассказала о нем английским врачам. Доктор Чарльз Майтланд (Maitland) привил оспу ее сыну и дочери. Она добилась разрешения короля на прививку шести заключенных из Ньюгейтской тюрьмы. Эту прививку также провел доктор Майтланд. Испытания оказались успешными, после чего принцесса Уэльсская захотела привить своих дочерей. Заметим, что в Китае и Индии прививку оспы практиковали за несколько столетий до ее введения в Европе. Болячками больного оспой расцарапывали кожу здорового человека, который обычно после этого переносил инфекцию в слабой, не смертельной форме, выздоравливал и оставался устойчивым к последующим заражениям оспой.
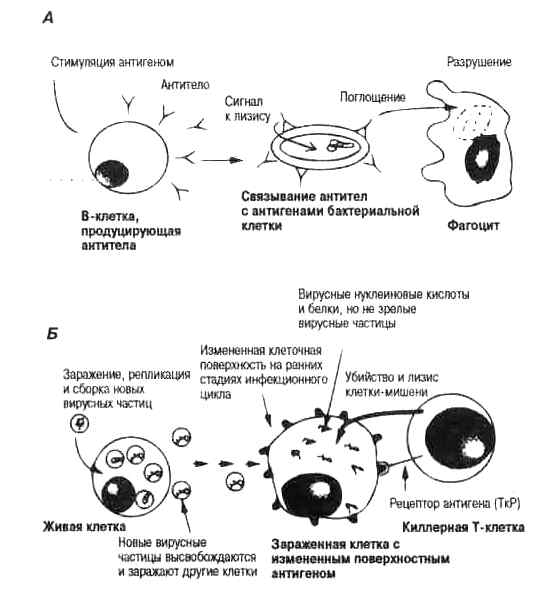
Рис. 3.1. Антитела и киллерные Т-клетки. Сильно упрощенная схема защитной роли антител и киллерных Т-клеток (основные термины см. в табл. 3.1).
А. Вслед за стимуляцией антигеном В-клетки отбираются и активизируются для образования специфичных к данному антигену антител. Если антигеном являются бактериальные клетки (как показано на рисунке), антитела связываются с поверхностными антигенами бактерий, запуская реакции двух типов. С одной стороны, антитела могут привлекать другие белки плазмы (комплемент), которые действуют вместе с антителами, разрушая (лизируя) и, таким образом, убивая бактериальные клетки. С другой стороны, связанные антитела могут запускать поглощение и внутриклеточное переваривание бактериальных клеток особыми белыми кровяными клетками — фагоцитами (процесс переваривания называется фагоцитозом).
Б. Киллерные Т-клетки защищают от вирусных инфекций. Вирус заражает клетку и размножается. Синтезируются вирусные белки. В конце концов, происходит сборка новых вирусных частиц, которые заражают соседние клетки, вызывая, таким образом, острое заболевание. Зараженные клетки экспрессируют клеточные поверхностные антигены гистосовместимости, измененные в результате образования комплекса с фрагментами вирусного белка (пептидами). Именно этот измененный поверхностный антиген распознается Т-клетками с помощью поверхностных рецепторов (ТкР), что приводит к пролиферации и активации Т-клеток. Когда активированная Т-клетка связывается с клеткой-мишенью своими рецепторами, клетка-мишень разрушается и погибает. Так как измененный поверхностный антиген может экспресси-роваться до того, как завершится сборка зрелых вирусных частиц, Т-клетки способны разрушить эту «клеточную фабрику», т. е. предотвратить производство вирусного потомства и, таким образом, избежать дальнейшего заражения.
Большой вклад в разработку этой проблемы внес Эдуард Дженнер (Jenner). В 1798 г. он доказал, что оспу можно предупредить, если привить человеку коровью оспу, которую вызывает более слабый родственный вирус. Его исследования опирались на общее наблюдение, что доярки, переболевшие коровьей оспой, никогда не болеют во время эпидемий. Сам Дженнер помнил, что в детстве очень тяжело перенес прививку человеческой оспы, поэтому у него были личные причины улучшать метод. Прививка коровьей оспы оказалась более безопасной и легкой процедурой. С тех пор вакцинация против оспы и полиомиелита стали яркими примерами успеха профилактической медицины. В 1977 г. оспа была исключена из списка заболеваний, по которым Всемирная организация здравоохранения (ВОЗ) проводит обязательную вакцинацию.
Научные основы вакцинации были разработаны во второй половине девятнадцатого века отцом современной микробиологии и иммунологии Луи Пастером. В контролируемых испытаниях он установил эффективность использования «ослабленных», не представляющих угрозу, форм возбудителя для иммунизации против вирулентных штаммов. Ослабленные бактерии или вирусы несут те же антигены (или молекулярные признаки, распознаваемые иммунной системой), что и исходные болезнетворные штаммы, но они потеряли способность вызывать заболевание.
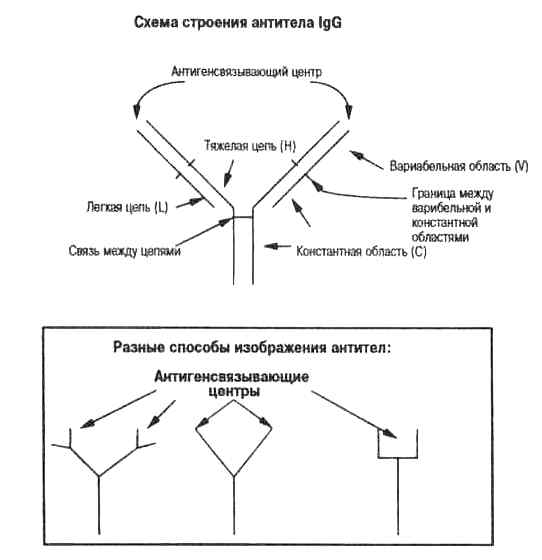
Рис. 3.2. Схема строения молекулы антитела. Антитела являются гетеродимерами, так как основная составляющая их единица состоит из разных белковых цепочек: тяжелой (Н) и легкой (L) цепей (см. табл. 3.1). Две Н + L-пары, образующие основную молекулу, удерживаются вместе химическими связями. Такое строение характерно для lgG-антител и связанных с клеточной поверхностью мономерных IgM (и IgD). Обратите внимание, что антигенсвязывающий центр образован взаимодействием вариабельных областей Н- и 1-цепей. Константная область Н-цепи определяет класс иммуноглобулина и защитную функцию антитела (см. табл.3.1). Внизу рисунка в рамке приведены сильно упрощенные изображения антител, которые используются в других рисунках (рис. 1.2, 3.1, 3.6, 3.7и 4.1).
И в настоящее время наиболее эффективные вакцины — ослабленные штаммы (например, против желтой лихорадки и полиомиелита). Сейчас для создания вакцин используются молекулярно-генетические методы. Этими методами в ослабленные вирусные или бактериальные штаммы вводят ДНК-последовательности, кодирующие нужные антигены, и получают чистые белковые антигены, используемые для вакцинации. Некоторые из таких вакцин нового поколения уже используются в клинике. Сейчас мы знаем, что вакцинация стимулирует образование активированных Т-лимфоцитов и защитных антител, которые помогают нашему организму ликвидировать вирусную или бактериальную инфекцию (рис. 3.1). В общих чертах структура антитела показана на рис. 3.2.
Более 800 000 книг и аудиокниг! 📚
Получи 2 месяца Литрес Подписки в подарок и наслаждайся неограниченным чтением
ПОЛУЧИТЬ ПОДАРОКЧитайте также
I. Краткая история приматологии
I. Краткая история приматологии Если внимательно приглядеться к истории приматологии, можно обнаружить на протяжении нескольких столетий, включая XX в., недоуменные высказывания разных авторов по поводу какой-то странной недостаточности знаний о приматах. В 1760 г.
Краткая история евгенического движения
Краткая история евгенического движения Успешное разведение растений и животных отмечает конец периода охоты и собирательства в эволюции человечества. Если говорить о письменных свидетельствах, то «Республику» Платона можно рассматривать как первый теоретический
1. ОПРЕДЕЛЕНИЕ, ОСНОВНЫЕ ПРОБЛЕМЫ И КРАТКАЯ ИСТОРИЯ МЕТОДА ССП
1. ОПРЕДЕЛЕНИЕ, ОСНОВНЫЕ ПРОБЛЕМЫ И КРАТКАЯ ИСТОРИЯ МЕТОДА ССП 1.1. Связанные с событиями потенциалы мозга ССП представляют собой широкий класс электрофизиологических феноменов, которые специальными методами выделяются из «фоновой», или «сырой», электроэнцефалограммы
Краткая история метода ССП
Краткая история метода ССП Связь электрической активности мозга с событиями в окружающей среде и поведении впервые была продемонстрирована и описана англичанином Р.Кейтоном (Richard Caton) в 1875–1887 гг. и независимо от него русским учёным В.Я. Данилевским в 1875 г. [Brazier, 1984].
Глава 1. КРАТКАЯ ИСТОРИЯ ЭКОЛОГИИ
Глава 1. КРАТКАЯ ИСТОРИЯ ЭКОЛОГИИ Экология – это наука о связях, поддерживающих устойчивость жизни в окружающей среде. Жизнь – самое сложное явление в окружающем нас мире. Ее изучает множество наук, складывающихся в совокупности в дифференцированную и многоплановую
Краткая анекдотичная и недокументированная история
Краткая анекдотичная и недокументированная история Если, как мы полагаем, существуют обособленные тканевые и организменные интегрирующие системы, то в таком случае их эволюция в процессе возникновения разнообразия Metazoa шла совершенно разными путями. Животные возникли
Естественники и гуманитарии: краткая история подхода
Естественники и гуманитарии: краткая история подхода Выше я упоминал о различиях естественнонаучного и гуманитарного подхода в изучении поведения человека. Однако пионеры таких исследований не сразу разделились на два этих лагеря; и вопрос о соотношении
Краткая экскурсия по вашему мозгу
Краткая экскурсия по вашему мозгу Рис. В. 1. Рисунок нейрона, на котором видно тело клетки, дендриты и аксон. Аксон передаёт информацию (в форме нервных импульсов) следующему нейрону (или ряду нейронов) в цепи. Аксон достаточно длинный, и здесь изображена только его часть.
Профилактика осложнений, возникающих после прививок
Профилактика осложнений, возникающих после прививок Прививки нельзя делать при простудных заболеваниях, во второй половине беременности, кормящим собакам, а также при повышении температуры тела.После прививки владелец должен тщательно следить за собакой, не
9.2. Виды и краткая характеристика загрязняющих веществ
9.2. Виды и краткая характеристика загрязняющих веществ Кроме разрушения естественной среды обитания, другой важнейшей причиной вымирания является загрязнение. Источники загрязнения многообразны. Воздействие их на здоровье человека крайне отрицательно. Это и рост
1. Краткая история развития биологии
1. Краткая история развития биологии Вспомните!Какие достижения современной биологии вам известны?Каких учёных-биологов вы знаете?Современная биология уходит корнями в глубокую древность, мы находим её истоки в цивилизациях прошлых тысячелетий: в Древнем Египте,
КРАТКАЯ ИСТОРИЧЕСКАЯ СПРАВКА
КРАТКАЯ ИСТОРИЧЕСКАЯ СПРАВКА История использования голода в качестве лечебного средства так же стара, как и сам мир. Есть немало оснований считать, что к периодическому воздержанию от пищи обращались еще первобытные люди; подобно тому, как это делают заболевшие
Краткая история психопатии
Краткая история психопатии Как и Сибрук, я позаимствовал название этой главы – «Страдающие души» – у немецкого психиатра Юлиуса Людвига Августа Коха (1841–1908), который, как считается, изобрел термин psychopatische, то есть психопат, психопатический{7}. В буквальном переводе
Глава II. Краткая история фенетики
Глава II. Краткая история фенетики Всякое новое есть хорошо забытое старое — гласит известная поговорка. В значительной степени поэтому история науки является не архивом или кладбищем умерших идей, а скорее собранием недостроенных архитектурных ансамблей. И часто